Czym jest trauma i dlaczego zmienia zasady wywiadu
Trauma – skrótowa, użyteczna definicja dla badacza
Trauma nie jest po prostu „silnym stresem”. Pojęcie to opisuje doświadczenie lub ciąg doświadczeń, które przekraczają możliwości poradzenia sobie danej osoby, naruszają jej poczucie bezpieczeństwa, przewidywalności świata i zaufanie do innych ludzi. Z perspektywy badacza istotne jest to, że trauma to nie tylko wydarzenie, ale też reakcja organizmu i psychiki na to wydarzenie.
W praktyce warto rozróżnić trzy pojęcia:
- Stres – reakcja na wymagającą sytuację, po której zwykle możliwy jest powrót do równowagi (np. trudny projekt w pracy).
- Kryzys – moment, w którym dotychczasowe sposoby radzenia sobie nie wystarczają, ale struktura świata i „ja” nie musi być trwale naruszona (np. rozwód, nagła utrata pracy).
- Trauma – doświadczenie, które podważa podstawowe poczucie bezpieczeństwa, kontroli, więzi. Może wynikać z pojedynczego wydarzenia (wypadek, gwałt) lub długotrwałej ekspozycji (przemoc domowa, wojna, zaniedbanie w dzieciństwie).
To rozróżnienie nie jest akademicką ciekawostką. Dla badacza oznacza inną ostrożność w projektowaniu rozmowy. Osoba w kryzysie może być obciążona, ale dość stabilna w kontakcie. Osoba po ciężkiej traumie może reagować w sposób trudny do przewidzenia, nawet przy pozornie „niewinnych” pytaniach.
Trauma wpływa też na pamięć. Wspomnienia mogą być:
- poszatkowane, niechronologiczne, pełne luk,
- nadmiernie szczegółowe w jednym fragmencie (np. zapach, dźwięk), a całkowicie zatarte w innych,
- przeplatane elementami, które obserwator uzna za „niespójne” lub „nielogiczne”.
To, co z zewnątrz wygląda jak niespójna opowieść, często jest typową konsekwencją reakcji mózgu na skrajny stres. Organizm w chwili zagrożenia skupia się na przetrwaniu, nie na archiwizowaniu wydarzeń w uporządkowany sposób. W wywiadzie badawczym z osobą po traumie trzeba więc zakładać, że precyzyjna chronologia, „pełen obraz sytuacji” czy perfekcyjna logika narracji mogą być po prostu nierealne.
Podczas rozmowy mogą pojawić się też wyraźne objawy somatyczne i emocjonalne:
- zamrożenie – nagłe zamilknięcie, pusty wzrok, brak reakcji na pytanie, „odpłynięcie”;
- dysocjacja – wrażenie, że osoba jest „obok siebie”, mówi mechanicznie, jakby relacjonowała film, traci poczucie czasu;
- zalew emocji – intensywny płacz, panika, złość, silny lęk, trudność z oddychaniem, drżenie ciała.
Te reakcje niekoniecznie oznaczają, że wywiad „idzie źle”. Sygnalizują raczej, że rozmowa dotknęła newralgicznego punktu i że rola badacza zmienia się z „zbierającego dane” w „osobę, która musi natychmiast zadbać o bezpieczeństwo psychiczne respondenta”.
Konsekwencje dla procesu badawczego
Standardowe scenariusze wywiadów jakościowych zakładają, że uczestnik jest w miarę stabilny emocjonalnie, potrafi swobodnie opowiadać o swoim doświadczeniu, a trudniejsze pytania wywołują co najwyżej dyskomfort, nie kryzys. W przypadku osoby po traumie te założenia bywają fałszywe.
Przy pracy z traumą trzeba liczyć się z tym, że:
- odpowiedź na jedno pytanie może trwać kilkanaście minut i zawierać wiele wątków,
- uczestnik kilka razy dojdzie do momentu, w którym „dalej nie może mówić”,
- rozmowa będzie wymagała częstych pauz, zmiany tematu, powrotu do teraźniejszości,
- niektóre bardzo istotne dla badacza obszary pozostaną nieporuszone, bo ich eksplorowanie byłoby zbyt ryzykowne.
Nierównowaga sił między badaczem a osobą po traumie jest tu szczególnie widoczna. Badacz ma:
- kontrolę nad scenariuszem i przebiegiem rozmowy,
- wsparcie instytucjonalne (uczelnia, firma, organizacja),
- możliwość wyjścia z tematu, zmiany projektu, odpoczynku po pracy.
Osoba po traumie często ma za sobą doświadczenia utraty kontroli, bycia zmuszaną do rzeczy, na które się nie godziła, manipulacji władzą. Każde poczucie presji („muszę odpowiedzieć, bo badacz wygląda na rozczarowanego”, „podpisałam zgodę, więc nie mogę teraz przerwać”) może przypominać dawne wzorce przemocy. To prosta droga do wtórnej wiktymizacji.
Ryzyko retraumatyzacji pojawia się, gdy:
- rozmowa szczegółowo „odtwarza” przemoc czy katastrofę,
- respondent jest zachęcany do długiego „zanurzania się” w scenach traumatycznych bez adekwatnego wsparcia,
- prowadzący bagatelizuje lub ignoruje sygnały dyskomfortu („proszę spróbować jednak dokończyć”, „to ważne dla badania”).
Nie da się całkowicie wyeliminować ryzyka trudnych emocji. Można jednak istotnie zmniejszać prawdopodobieństwo, że wywiad zamiast dać osobie poczucie wysłuchania, stanie się kolejnym doświadczeniem braku wpływu i bólu. Kluczem jest sposób zadawania pytań, elastyczność, gotowość do przerwania procesu oraz jasne granice roli badacza.

Kiedy w ogóle wolno zadawać pytania o traumę
Granica między badaniem a pomocą terapeutyczną
Badacz – nawet bardzo empatyczny – nie jest terapeutą, chyba że faktycznie ma takie wykształcenie i pełni tę funkcję w innym kontekście. W czasie wywiadu z osobą po traumie rola jest inna: zrozumieć doświadczenie w takim zakresie, w jakim jest to konieczne dla celu badania, przy jednoczesnym minimalizowaniu szkody. To wymaga uczciwego rozróżnienia:
- Badanie – zbieranie danych w określonym celu (naukowym, społecznym, projektowym), z ograniczonym zakresem interwencji pomocowej.
- Pomoc/terapia – towarzyszenie osobie w procesie leczenia, przetwarzania doświadczeń, zmiany funkcjonowania, zwykle w dłuższej relacji.
Jeśli w praktyce wywiad zaczyna przypominać sesję terapeutyczną: bardzo długie, intensywne opowieści o przeszłości, interpretacje, „praca” nad traumą – znaczy to, że granice ról są już rozmyte. Zwykle świadczy to o dwóch rzeczach: zbyt głębokim wchodzeniu w temat oraz braku jasnej struktury rozmowy.
Dość częsty błąd: badacz, widząc silne emocje i zranienie, zaczyna „ratować” – uspokaja, próbuje pocieszać, udziela osobistych rad. Intencja bywa dobra, ale konsekwencje mogą być nieprzewidywalne, a odpowiedzialność – zbyt duża jak na realne kompetencje. Bezpieczniej jest umieć zatrzymać rozmowę, nazwać granice i zaoferować informacje o profesjonalnej pomocy, niż na gorąco wchodzić w rolę terapeuty.
Kiedy pytania o traumę są rzeczywiście niezbędne
Nie każde badanie „z obszaru kryzysu” musi szczegółowo dotykać doświadczeń traumatycznych. Pytania o traumę są uzasadnione, gdy:
- bez nich nie da się odpowiedzieć na kluczowe pytanie badawcze (np. jak system pomocy reaguje na przemoc, jak użytkownicy w kryzysie korzystają z usług zdrowotnych),
- informacje można uzyskać tylko z relacji osób, które tego doświadczyły, a nie z dokumentów czy danych zastanych,
- badanie ma realną szansę przełożyć się na poprawę warunków życia, jakości usług, polityk czy procedur dla tej grupy.
W wielu projektach – szczególnie UX czy ewaluacyjnych – ciekawość badawcza łatwo wykracza poza to, co konieczne. Przykładowo, projektując aplikację wspierającą osoby po próbie samobójczej, można badać:
- jak użytkownicy korzystają z podobnych narzędzi,
- czego oczekują od kontaktu kryzysowego,
- jakie komunikaty są dla nich pomocne, a jakie raniące.
Nie ma potrzeby dopytywania o każdą próbę samobójczą, okoliczności, rodzaj użytych środków czy pełną historię cierpienia. Wystarczy zrozumieć kontekst użycia i obecne potrzeby, a nie rekonstruować całą traumę życia.
Przydatna zasada: minimalny niezbędny zakres pytań. Jeśli dane nie są konieczne dla celu badania albo można je uzyskać w inny, mniej obciążający sposób (np. z dokumentów, danych statystycznych, rozmów z profesjonalistami), nie ma powodu, by o nie pytać osobę po traumie.
Ocena potencjalnych korzyści i ryzyk dla uczestników
Przed uruchomieniem badania warto zestawić potencjalne korzyści i ryzyka w możliwie trzeźwy sposób, bez autoiluzji. Typowe założenie „udział w badaniu sam w sobie bywa terapeutyczny” bywa prawdziwe tylko w części przypadków. Dla części osób możliwość opowiedzenia historii w bezpiecznych warunkach bywa wzmacniająca, ale dla innych – obciążająca, nawet jeśli tego nie pokażą wprost.
Do uczciwej oceny przydaje się prosta, ale wymagająca intelektualnie matryca pytań:
- Jakie konkretne zmiany może przynieść to badanie (np. nowe procedury, poprawa usług, zmiana prawa), a co jest jedynie deklaracją „podniesienia świadomości”?
- Czy istnieją alternatywne źródła danych, które zmniejszyłyby obciążenie osób po traumie?
- Jakie są potencjalne krótkoterminowe skutki emocjonalne wywiadu (np. pogorszenie snu, nawrót koszmarów, większa drażliwość)?
- Jakie są potencjalne długoterminowe skutki (np. przełamanie milczenia, ale także utrwalenie poczucia bycia sprowadzonym do roli „ofiary”)?
- Jakie mamy realne mechanizmy wsparcia po badaniu (informacje o pomocy, kontakt kryzysowy, możliwość konsultacji)?
Im mniejszy wpływ badania na realne warunki życia tej grupy, a większe ryzyko emocjonalne dla uczestników, tym mocniejszy argument, by zakres pytań ograniczyć lub w ogóle zrezygnować z eksploracji traumatycznego doświadczenia.
Przykładowe sytuacje badawcze i specyfika pracy z traumą
W różnych kontekstach badawczych pytania o traumę będą miały inny ciężar i inne ryzyka.
Badania UX w obszarze zdrowia psychicznego – przykładowo przy projektowaniu platformy dla osób po kryzysie samobójczym. Celem może być zrozumienie:
- jakie funkcje zwiększają poczucie bezpieczeństwa (np. szybki kontakt z konsultantem),
- jak formułować treści, by nie nasilały poczucia winy czy beznadziei,
- jak przebiega proces decyzyjny osoby w kryzysie przy korzystaniu z narzędzi cyfrowych.
Nie trzeba przy tym rekonstruować samego aktu próby samobójczej. Skupienie się na „tu i teraz”: co pomaga, co przeszkadza, jak to wygląda z perspektywy użytkownika – zwykle w zupełności wystarcza.
Badania społeczne po katastrofach (np. powódź, pożar, wypadek zbiorowy) często wymagają zrozumienia nie tylko przeżycia jednostek, ale także funkcjonowania instytucji, wspólnot, sieci wsparcia. W takich badaniach:
- część informacji można pozyskać od przedstawicieli służb i władz lokalnych,
- rozmowy z osobami bezpośrednio poszkodowanymi powinny dotyczyć raczej ich aktualnych potrzeb, oceny wsparcia, pomysłów na poprawę systemu, niż szczegółowego odtwarzania najgorszych momentów katastrofy,
- czas od wydarzenia ma znaczenie – wywiad tydzień po katastrofie to inna sytuacja niż rozmowa po roku.
Badania w instytucjach pomocowych (np. schroniska, ośrodki interwencji kryzysowej, placówki dla osób po przemocy) niosą dodatkowe ryzyko presji instytucjonalnej. Uczestnicy mogą wierzyć, że udział w badaniu wpłynie na dostęp do usług, warunki pobytu czy ocenę ich „współpracy”. W takich sytuacjach zadawanie pytań o traumę wymaga podwójnej ostrożności – zarówno merytorycznej, jak i etycznej.

Przygotowanie badacza i zespołu: kompetencje, granice, superwizja
Kompetencje osobiste i zawodowe potrzebne przy rozmowie o traumie
Wywiad z osobą po traumie to nie jest „po prostu kolejna rozmowa”. Prowadzący potrzebuje zestawu umiejętności wykraczających poza klasyczne techniki moderacji. Szczególnie kluczowe są:
- Regulacja własnych emocji – umiejętność zauważania własnego napięcia, lęku, smutku czy złości w trakcie rozmowy i utrzymania wystarczającej stabilności, by nie przerzucać tego na uczestnika (np. przez pośpiech, unikanie, bagatelizowanie).
Świadomość własnych reakcji i przekonań
Kontakt z historiami o przemocy, śmierci, zaniedbaniu czy chorobie konfrontuje nie tylko uczestnika, lecz także prowadzącego. Bez rozpoznania własnych reakcji łatwo nieświadomie wzmacniać dyskomfort rozmówcy. Typowe zjawiska to:
- Unikanie – badacz szybko zmienia temat, spłaszcza emocje („przejdźmy dalej”), dąży do „odhaczenia” scenariusza, bo sam nie wytrzymuje napięcia.
- Nadmierne dopytywanie – szczegółowe eksplorowanie drastycznych momentów, częściowo z ciekawości, częściowo w imię „rzetelności”, choć dane nie są konieczne.
- Odrętwienie – wrażenie „bycia na automacie”, odcięcie od emocji, żargonowy język, który pozwala nie angażować się w pełni w to, co mówi uczestnik.
- Współprzeżywanie bez dystansu – prowadzący tak mocno identyfikuje się z rozmówcą, że traci zdolność do pilnowania struktury wywiadu i granic bezpieczeństwa.
Pomaga prosta praktyka: po każdej rozmowie krótkie, uczciwe pytania do siebie:
- W którym momencie najbardziej się spiąłem/spięłam?
- Jak to wpłynęło na moje zachowanie wobec uczestnika?
- Czego unikałem/unikałam – o co bałem/am się zapytać lub co ciąłem „dla świętego spokoju”?
Nie chodzi o samokrytykę, tylko o zauważenie własnych granic. Zwykle to pierwszy sygnał, że potrzebne jest wsparcie zespołu lub superwizja, a czasem – rezygnacja z prowadzenia najbardziej obciążających wywiadów.
Granice roli i osobistego zaangażowania
Bez zdefiniowania granic roli badacz łatwo wchodzi w obietnice, których nie jest w stanie spełnić („postaram się coś z tym zrobić”, „na pewno ta rozmowa komuś pomoże”). Z perspektywy osoby po traumie takie zdania brzmią jak deklaracje wsparcia, nie jak ogólne frazy. Jeśli później nic się nie dzieje, może to pogłębiać rozczarowanie i poczucie bezsilności.
Przydatne są kilka prostych zasad komunikacyjnych:
- Precyzyjne określanie wpływu – zamiast „to zmieni system”, lepiej: „Wyniki posłużą do raportu dla X. Nie mam wpływu na to, jakie decyzje podejmie instytucja, ale Pani/Pana głos będzie w tym raporcie obecny”.
- Jasne oddzielenie roli – „Moim zadaniem jest zrozumienie doświadczeń osób w podobnej sytuacji, a nie ocena czy terapia. Jeśli po rozmowie poczuje Pani/Pan, że potrzebne jest dalsze wsparcie, mogę przekazać informacje o instytucjach, które się tym zajmują”.
- Unikanie obietnic osobistych – np. telefonów „po godzinach”, prywatnego kontaktu mailowego, obietnic załatwienia konkretnej sprawy w urzędzie czy ośrodku.
Wyjątkowo kłopotliwa jest sytuacja, gdy badacz ma jednocześnie inną funkcję w tej samej instytucji (pracownik socjalny, psycholog, lekarz). Rozmówca może nie rozróżniać, w jakiej roli właśnie występuje. Wtedy minimalnym standardem jest bardzo jasne rozdzielenie procesów („Teraz rozmawiamy w ramach badania, ta rozmowa nie zastępuje konsultacji terapeutycznej/lekarskiej”) i osobne kanały kontaktu.
Superwizja, interwizja i dbanie o dobrostan zespołu
Długotrwała praca z historiami traumy niesie ryzyko tzw. wtórnej traumatyzacji czy wypalenia współczuciem. To nie jest „słabość”, lecz przewidywalny efekt ekspozycji na cierpienie innych bez wystarczających mechanizmów wsparcia.
Przydatne narzędzia to między innymi:
- Superwizja zewnętrzna – regularne spotkania z doświadczonym specjalistą (psycholog, psychoterapeuta, superwizor), który pomaga porządkować dylematy etyczne, granice i reakcje emocjonalne zespołu. Nie zastępuje terapii, ale znacząco obniża ryzyko przeciążenia.
- Interwizje zespołowe – spotkania między badaczami, na których analizuje się scenariusze, trudne momenty rozmów, decyzje „na gorąco”. Sednem jest wymiana perspektyw, nie szukanie winnych.
- Standard higieny psychicznej – np. nieprowadzenie kilku ciężkich wywiadów jednego dnia, planowanie czasu na „wyjście z roli” po rozmowie, dostęp do krótkiej konsultacji z osobą o kompetencjach klinicznych przy szczególnie trudnych przypadkach.
W praktyce instytucje często oszczędzają właśnie na tych elementach, uznając je za „miły dodatek”. Tymczasem bez stabilnego zespołu trudniej zapewnić bezpieczeństwo także uczestnikom – bo przeciążony badacz jest bardziej skłonny do uproszczeń i błędnych decyzji podczas wywiadu.

Etyka i zgoda poinformowana w badaniach z osobami po traumie
Co tak naprawdę oznacza „zgoda poinformowana” przy traumie
Formularz zgody podpisany przez uczestnika nie jest dowodem, że proces był etyczny. W kontekście traumy kluczowe jest to, czy osoba rozumie, na co się zgadza, oraz czy ma realną możliwość odmowy bez negatywnych konsekwencji. To wymaga:
- Jasnego języka – unikania żargonu („anonimizacja”, „archiwizacja”), zamiast tego konkretnych opisów: „W nagraniu usuniemy Pani/Pana imię i inne dane, po których ktoś mógłby Panią/Pana rozpoznać”.
- Wskazania potencjalnych trudności – nie tylko korzyści. „Niektórym osobom przypomnienie sobie tych doświadczeń nasila chwilowo emocje, np. płacz, napięcie, trudności ze snem. Jeśli po rozmowie tak się zdarzy, proszę rozważyć kontakt z…”.
- Wyraźnego zaznaczenia prawa do przerwania – oraz sposobu skorzystania z tego prawa: „Jeśli w dowolnym momencie będzie chciała/chciał Pani/Pan przerwać, wystarczy powiedzieć «stop» lub dać sygnał ręką. Możemy wtedy zrobić przerwę albo zakończyć rozmowę”.
Osoby po traumie często mają historię sytuacji, w których ich „nie” było ignorowane. Sama deklaracja badającego, że „można odmówić”, bywa niewystarczająca – trzeba też reagować tak, by uczestnik doświadczył, że to prawo działa w praktyce (np. nie negocjować „jeszcze jedno pytanie”, jeśli ktoś jasno komunikuje chęć zakończenia).
Zgoda jako proces, a nie jednorazowy podpis
Przy bardziej obciążających badaniach rozsądniej traktować zgodę jako proces, który można odnawiać i modyfikować. Kilka praktyk pomaga to zrealizować:
- Powtórne upewnianie się w trakcie wywiadu – np. po przejściu do trudniejszego bloku pytań: „Teraz możemy dotknąć bardziej osobistych doświadczeń związanych z X. Czy nadal chce Pani/Pan o tym rozmawiać?”.
- Możliwość wycofania danych – w uzasadnionym okresie po wywiadzie (np. kilka dni). Osoby po traumie czasem dopiero po ochłonięciu z emocji oceniają, że powiedziały za dużo.
- Dostosowanie zakresu do aktualnego stanu – jeśli uczestnik na początku deklaruje gotowość na szerszy wywiad, a w trakcie widać wyraźne przeciążenie, prowadzący ma obowiązek zawęzić zakres, nawet jeśli osoba formalnie się nie wycofuje.
Wyjątek od możliwości pełnego wycofania danych stanowią sytuacje, gdy materiały zostały już anonimowo zagregowane w analizie. Tę granicę trzeba wyjaśnić zawczasu, bez obietnic „wszystko można będzie cofnąć”, jeśli technicznie nie będzie to możliwe.
Anonimowość, poufność i ich ograniczenia
W kontekście traum często pojawiają się tematy prawnie wrażliwe: przemoc domowa, przestępstwa seksualne, zaniedbanie dzieci, samouszkodzenia. Deklaracja „pełnej poufności” bywa wtedy nie tylko nieprawdziwa, lecz także niebezpieczna.
Badacz ma z jednej strony obowiązek chronić dane uczestnika, z drugiej – może podlegać prawnym obowiązkom zgłoszenia pewnych informacji (np. poważne zagrożenie życia, przemoc wobec dziecka). Uczciwe podejście wymaga, by przed rozmową jasno powiedzieć:
- co będzie zanonimizowane (np. imię, nazwy miejsc, konkretne daty),
- kto uzyska dostęp do surowego nagrania i transkrypcji,
- w jakiej sytuacji badacz może być zobowiązany do działania poza rolą (np. powiadomienie odpowiednich służb w razie bezpośredniego zagrożenia życia).
Bez tej przejrzystości uczestnik może czuć się zdradzony, jeśli badacz zareaguje np. na ujawnioną aktualną przemoc wobec dziecka. Z drugiej strony całkowite „umycie rąk” od kwestii bezpieczeństwa także jest problematyczne. Tu nie ma prostych rozwiązań – potrzebna jest znajomość lokalnych przepisów, konsultacja z etykiem lub prawnikiem oraz jawne zakomunikowanie przyjętych zasad.
Dobrowolność udziału i presja kontekstu
W instytucjach pomocowych, szkołach, ośrodkach resocjalizacyjnych czy placówkach medycznych presja na udział w badaniu bywa ukryta. Uczestnik może obawiać się, że odmowa wpłynie na ocenę jego „współpracy”, dostęp do świadczeń czy stosunek personelu.
Aby zminimalizować tę presję, można:
- zapewnić, by osoba rekrutująca nie była w relacji zależności z uczestnikiem (np. nie pracownik socjalny prowadzący jego sprawę),
- wyraźnie komunikować, że informacja o udziale lub odmowie nie trafi do dokumentacji związanej z leczeniem czy pomocą,
- zachować możliwość odmowy już po rozpoczęciu rozmowy, bez konieczności tłumaczenia się („Nie musi Pani/Pan podawać powodu rezygnacji”).
Warto też być ostrożnym z gratyfikacjami finansowymi lub rzeczowymi. W kontekście dużej biedy lub zależności nawet niewielkie wynagrodzenie może być realną formą nacisku. Nie chodzi o rezygnację z wynagradzania czasu uczestników, ale o przemyślenie kwoty i sposobu jej opisania (raczej jako rekompensata za czas, nie „zapłata za historię”).
Projektowanie scenariusza wywiadu z osobą po traumie
Struktura rozmowy: od peryferii do centrum, nie odwrotnie
Scenariusz wywiadu z osobą po traumie powinien być zaprojektowany tak, by stopniowo zbliżać się do najbardziej obciążających tematów – a nie zaczynać od nich. Typowa, bezpieczniejsza sekwencja obejmuje:
- Ugruntowanie w teraźniejszości – pytania o aktualną sytuację, kontekst życiowy, sposób funkcjonowania dziś.
- Doświadczenia pośrednie – np. kontakt z instytucjami, usługami, siecią wsparcia, a nie jeszcze sama scena traumatyczna.
- Elementy historii trudnych doświadczeń – tylko w takim zakresie, jaki jest niezbędny dla celu badania.
- Zamknięcie i powrót do „tu i teraz” – pytania pomagające wrócić z opowieści do aktualnej chwili, np. o to, co pomaga dziś radzić sobie, jak uczestnik czuje się po rozmowie.
Wyjątkiem są sytuacje, gdy osoba sama spontanicznie zaczyna od najtrudniejszych wątków. Wtedy zadaniem badacza jest raczej zadbanie o tempo i bezpieczne domknięcie, niż sztywne „cofanie” do początku scenariusza.
Formułowanie pytań: konkret, ale bez epatowania szczegółem
W pytaniach o traumę łatwo wpaść w dwie skrajności: ogólniki („Jak to na Panią/Pana wpłynęło?”) lub drastyczną drobiazgowość („Co dokładnie wtedy zrobił sprawca?”). Pierwsze utrudnia zebranie danych, drugie może niepotrzebnie re-traumatyzować.
Bezpieczniejszy styl to:
- pytania funkcjonalne – jak dane doświadczenie wpływa dziś na korzystanie z usług, relacje, decyzje, a niekoniecznie jak wyglądał każdy jego szczegół,
- pytania o znaczenie i konsekwencje, nie o „atrakcyjne” momenty dramatyczne (np. „Jak Pani/Pan ocenia wsparcie, które wtedy było dostępne?”, zamiast „Co było najgorsze w tym, co się działo?”),
- pytania z opcją zakresu – „Na tyle, na ile jest to dla Pani/Pana w porządku: co chciałaby/chciałby Pani/Pan powiedzieć o…”.
W razie wątpliwości, czy dane pytanie jest konieczne, pomocne bywa proste kryterium: czy odpowiedź wniesie coś, czego nie da się uzyskać innym, mniej obciążającym pytaniem? Jeśli nie – lepiej z niego zrezygnować.
Elastyczność scenariusza i praca z „odmową”
Scenariusz wywiadu jest narzędziem, nie celem samym w sobie. Przy osobach po traumie sztywne trzymanie się listy pytań bywa wręcz przeciwskuteczne. Zdarza się, że uczestnik odpowiada bardzo skrótowo albo – przeciwnie – rozbudowuje wątki poboczne, unikając kluczowego tematu.
Kilka zasad pomaga zachować równowagę:
Reagowanie na sygnały przeciążenia w trakcie rozmowy
Przy osobach po traumie szczególnie łatwo przeoczyć, że rozmówca jest już poza swoim „oknem tolerancji” – formalnie odpowiada, ale faktycznie jest w zamrożeniu albo w silnym pobudzeniu. Sama treść słów bywa tu myląca; ważniejsza jest całościowa obserwacja.
Do najczęstszych sygnałów przeciążenia należą m.in.:
- nagłe spowolnienie lub przyspieszenie mówienia, „odklejenie” spojrzenia, trudność ze skupieniem się na pytaniu,
- powtarzanie tych samych szczegółów, jakby „utknięcie” w jednym momencie historii,
- zmiana sposobu siedzenia (zastyganie, skulanie się, nerwowe ruchy), wyraźne drżenie rąk,
- nagłe „wchodzenie w żarty” lub całkowite spłaszczenie emocji przy opisie bardzo ciężkich zdarzeń.
Reakcja badacza nie powinna polegać na szybkim „domykaniu” trudnego tematu za uczestnika, ale na stworzeniu większej przestrzeni na regulację. Pomagają tu proste manewry:
- zatrzymanie się i nazwanie tego, co widać, w formie hipotezy: „Widzę, że to jest dla Pani/Pana bardzo obciążające. Zastanawiam się, czy nie potrzebujemy chwili przerwy?”.
- zaproszenie do krótkiego „uziemienia” w tu i teraz: „Zanim przejdziemy dalej, może na moment zatrzymamy się przy tym, jak jest teraz w tym pokoju – czy siedzi Pani/Panu wygodnie, czy potrzebna jest woda, chwila oddechu?”.
- propozycja zmiany tematu bez definitywnego „zamykania” wątku: „Możemy na razie odłożyć ten fragment i przejść do czegoś mniej obciążającego. Jeśli później będzie Pani/Pan chciała/chciał, możemy tu wrócić – ale nie musimy”.
Nie ma uniwersalnego progu, po którym „trzeba przerwać”. U jednej osoby łzy i drżenie głosu mieszczą się w jej możliwościach samoregulacji, u innej już lekkie napięcie będzie zbyt wiele. Rozstrzygnięcie zwykle wymaga połączenia tego, co widać, z tym, jak sama osoba ocenia swój stan i na co się w danym momencie zgadza.
Techniki prowadzenia rozmowy sprzyjające poczuciu bezpieczeństwa
Sam dobór pytań nie wystarczy bez stylu ich zadawania. Drobne elementy rozmowy potrafią działać jak „mikro-interwencje” wspierające lub, przeciwnie, podważające poczucie bezpieczeństwa.
Najbardziej użyteczne są zwykle proste techniki, stosowane konsekwentnie:
- uprzedzanie o zmianach tematu – zamiast nagłego przeskoku: „Za chwilę przejdziemy do doświadczeń z policją. Zanim to zrobimy: czy jest coś, co chciałaby/chciałby Pani/Pan dodać do tego, o czym mówiliśmy do tej pory?”.
- normalizowanie reakcji – bez psychologizowania: „Dużo osób, które o tym opowiadają, doświadcza silnych emocji. To nie znaczy, że dzieje się z Panią/Panem coś niepokojącego”.
- unikanie presji na „ciąg dalszy” – jeśli ktoś mówi: „Nie chcę o tym wchodzić w szczegóły”, nie dopytywać zaraz potem „A co przynajmniej może Pani/Pan powiedzieć?”. Można zapytać raczej: „Czy jest jakiś fragment tej sytuacji, o którym byłoby bezpieczniej porozmawiać?”.
- kontrolowane użycie ciszy – cisza po trudnej wypowiedzi może wspierać, jeśli badacz nie patrzy intensywnie, nie „wymusza” wzrokiem ciągu dalszego. Krótkie zakotwiczenie pomaga: „Jestem, słucham, nigdzie się nie spieszę”.
Spontaniczne komentarze badacza („To straszne, jak Panią/Pana potraktowano”) bywają ryzykowne. Dla części osób będą wzmacniające, dla innych zbyt wchodzące w interpretację. Zwykle bezpieczniej trzymać się odzwierciedlania („Brzmi to jak doświadczenie bardzo dużej niesprawiedliwości”) niż stanowczych ocen.
Kończenie wywiadu: domykanie, a nie tylko „stop nagrania”
Dla osoby po traumie zakończenie rozmowy bywa równie ważne jak to, co działo się w jej środku. Wyłączenie dyktafonu nie oznacza, że emocje nagle znikają. Potrzebny jest świadomy etap „wyjścia” z historii.
Pomocne bywa włączenie do scenariusza kilku stałych elementów kończących:
- krótkie podsumowanie akcentujące sprawczość – „Dziś mówiła/mówił Pani/Pan o bardzo trudnych rzeczach i jednocześnie wiele razy wracały wątki tego, jak sobie Pani/Pan radzi”, zamiast skupiania się wyłącznie na cierpieniu,
- pytanie o aktualny stan – „Jak jest teraz w Pani/Pana ciele po tej rozmowie: raczej napięcie czy trochę więcej luzu?”,
- plan na najbliższy czas po spotkaniu – „Co ma Pani/Pan zaplanowane po wywiadzie? Czy jest ktoś, z kim może Pani/Pan porozmawiać, jeśli to wszystko jeszcze będzie pracować w głowie?”.
Jeśli uczestnik wychodzi wyraźnie roztrzęsiony lub zgłasza nasilone trudności (np. lęk przed powrotem do domu, nasilenie myśli samobójczych), badacz nie powinien udawać, że „to tylko badanie”. Oczywiście wywiad nie zamienia się w terapię, jednak rolą prowadzącego jest co najmniej:
- sprawdzić, czy osoba ma dostęp do form wsparcia (bliscy, terapeuta, lekarz),
- ewentualnie pomóc w nawiązaniu kontaktu z instytucją pomocową zgodnie z wcześniejszymi ustaleniami i lokalnymi procedurami,
- udokumentować sytuację i – jeśli przewiduje to protokół – omówić ją na superwizji.
Relacja badacz–uczestnik: między empatią a „wtórnym wykorzystaniem”
Wywiady z osobami po traumie w naturalny sposób rodzą więź. Rozmówca dzieli się czymś bardzo osobistym, badacz okazuje zrozumienie i uwagę. Ta bliskość bywa lecznicza, ale łatwo przekroczyć granicę, za którą uczestnik zaczyna działać „dla badacza” – żeby go nie zawieść, „odwdzięczyć się”, spełnić jego oczekiwania.
Kilka sygnałów ostrzegawczych po stronie uczestnika:
- deklaracje typu: „Jeszcze Pani/Panu coś powiem, żeby te badania wyszły ciekawiej”, mimo widocznego zmęczenia,
- przepraszanie za łzy, milczenie czy „mało uporządkowaną” wypowiedź, jakby wywiad był egzaminem,
- otwarta prośba o „odwdzięczenie się” w roli terapeuty, prawnika, mediatora.
Po stronie badacza ryzykiem jest zarówno nadmierne „wchodzenie w ratowanie”, jak i korzystanie z tej więzi dla celów naukowych („Skoro już tyle powiedziała, dopytam jeszcze o te najbardziej drastyczne sceny”). Potrzeba wtedy świadomego cofnięcia kroku:
- wzmocnienie prawa do przerwania: „Nawet jeśli zaczęliśmy o tym mówić, nadal może Pani/Pan powiedzieć «dość»”,
- jasne zaznaczenie granic roli: „Jako badaczka/badacz nie mogę prowadzić terapii, ale mogę pomóc Pani/Panu znaleźć miejsce, gdzie takie wsparcie jest dostępne”.
Nie chodzi o emocjonalny chłód. Większość osób po traumie dobrze reaguje na spokojną, ludzką obecność, jednak „ciepło” nie może zastąpić przejrzystych granic.
Praca badacza z własną reakcją na traumę rozmówcy
Rozmowa o przemocy, wojnie, wykorzystaniu seksualnym czy przewlekłym zaniedbaniu zwykle zostawia ślad także w osobie prowadzącej wywiad. W literaturze mówi się o „wtórnej traumatyzacji” lub „zmęczeniu współczuciem”. Zlekceważenie tych zjawisk kończy się czasem wypaleniem, cynizmem lub przeciwnie – zbytnią identyfikacją z uczestnikami.
Do najczęstszych sygnałów przeciążenia po stronie badacza należą m.in.:
- trudności ze „zrzuceniem” historii po pracy, uporczywe wracanie obrazów, snów,
- drażliwość, poczucie bezsensu („I tak nic nie zmieniamy”),
- tendencja do unikania kolejnych wywiadów lub zbyt mechanicznego ich prowadzenia, żeby „nic nie poczuć”.
Środki zaradcze są dość proste w teorii, ale wymagają dyscypliny:
- regularna superwizja lub interwizja zespołowa – przestrzeń na omówienie własnych reakcji, nie tylko kwestii metodologicznych,
- limity ilościowe – np. nie więcej niż jeden wywiad dziennie o bardzo obciążającej tematyce, przerwy między sesjami,
- świadome rytuały „wyjścia z roli” – krótki spacer po wywiadzie, zapisanie kilku zdań refleksji dla siebie, zmiana otoczenia przed powrotem do innych zadań.
Nie ma nic „nieprofesjonalnego” w tym, że część historii badacz musi dla własnego bezpieczeństwa przerwać lub przekazać komuś innemu kontynuację projektu. Niekiedy to jedyny sposób, by utrzymać rzetelność i nie reagować z pozycji własnego bólu czy złości.
Szczególne grupy: dzieci, osoby z niepełnosprawnością, osoby wciąż narażone
Wywiady z osobami po traumie nie są jednorodne. Szczególnego namysłu wymagają co najmniej trzy grupy: dzieci i młodzież, osoby z niepełnosprawnością poznawczą lub komunikacyjną oraz ci, którzy wciąż znajdują się w sytuacji zagrożenia (np. przemoc aktualnie trwająca, konflikt zbrojny, bezdomność).
Dzieci i młodzież nie są „małymi dorosłymi”. Ich rozumienie zgody, poufności czy długoterminowych konsekwencji opowiedzenia historii jest inne. Poza wymogami prawnymi (zgoda opiekuna, zgoda samego dziecka) konieczne jest dostosowanie języka i narzędzi:
- krótsze sesje, z większą liczbą przerw i możliwością ruchu,
- wykorzystanie rysunku, klocków, metafor zamiast samych pytań werbalnych,
- szczególne monitorowanie wpływu obecności opiekuna – czasem wzmacnia bezpieczeństwo, czasem blokuje szczerość lub naraża na odwet.
Osoby z niepełnosprawnością intelektualną lub trudnościami komunikacyjnymi wymagają prostszego języka i większej dbałości o zrozumienie, co jest pytaniem, a co sugestią. Ryzyko „zgody dla świętego spokoju” jest tu bardzo wysokie. Pomaga praca z materiałami wizualnymi, pytania zamknięte jako uzupełnienie, a nie jedyne narzędzie, oraz konsultacja scenariusza z kimś, kto na co dzień pracuje z daną grupą.
Osoby wciąż narażone (np. nadal mieszkające z przemocowym partnerem, przebywające w ośrodku detencyjnym) są w wyjątkowo niebezpiecznej sytuacji. Każde pytanie o przeszłą traumę może dotykać teraźniejszości, a ujawnienie treści wywiadu grozić realnymi sankcjami ze strony otoczenia. W takich przypadkach:
- czasem bardziej etyczne jest w ogóle zrezygnować z wywiadu jakościowego i poszukać innych metod,
- jeśli wywiad jest prowadzony, miejsce, pora i sposób przechowywania danych muszą być zaplanowane ze szczególnym rygorem,
- scenariusz powinien minimalizować konieczność wchodzenia w aktualne szczegóły, a bardziej skupiać się na doświadczeniu systemów wsparcia, barierze dostępu do pomocy itd.
Adaptacja zasad do badań online i wywiadów zdalnych
Coraz częściej wywiady z osobami po traumie odbywają się przez telefon lub komunikatory wideo. To zmienia warunki bezpieczeństwa: trudniej ocenić stan uczestnika, łatwiej też o przerwanie kontaktu bez ostrzeżenia.
Przed rozpoczęciem wywiadu zdalnego dobrze jest ustalić kilka kwestii technicznych i bezpieczeństwa:
- gdzie fizycznie znajduje się uczestnik, czy przestrzeń jest w miarę prywatna, czy ktoś może usłyszeć rozmowę,
- jakie są możliwości przerwania wywiadu (np. umówiony sygnał słowny, możliwość wyłączenia kamery i zrobienia pauzy),
- co się stanie, jeśli po trudnym fragmencie połączenie nagle się urwie – czy badacz będzie próbował oddzwonić, czy uzna to za formę rezygnacji.
W wersji wideo można częściowo korzystać z sygnałów niewerbalnych, ale nadal jest to uboższy kanał niż kontakt na żywo. W wersji telefonicznej badacz ma do dyspozycji właściwie tylko ton głosu i tempo wypowiedzi. Konieczne staje się częstsze werbalizowanie tego, co w kontakcie bezpośrednim „widać” bez słów: „Słyszę, że Pani/Pana głos się ściszył, zastanawiam się, jak się Pani/Pan teraz czuje”.
Ryzyko technicznego nagrywania wywiadu przez uczestnika lub osoby trzecie też rośnie. Jasne omówienie tego aspektu (co jest dozwolone, a co nie, jakie są zagrożenia, jeśli nagranie trafi w niepowołane ręce) jest częścią realnej zgody poinformowanej, a nie jedynie „dodatkiem cyfrowym”.





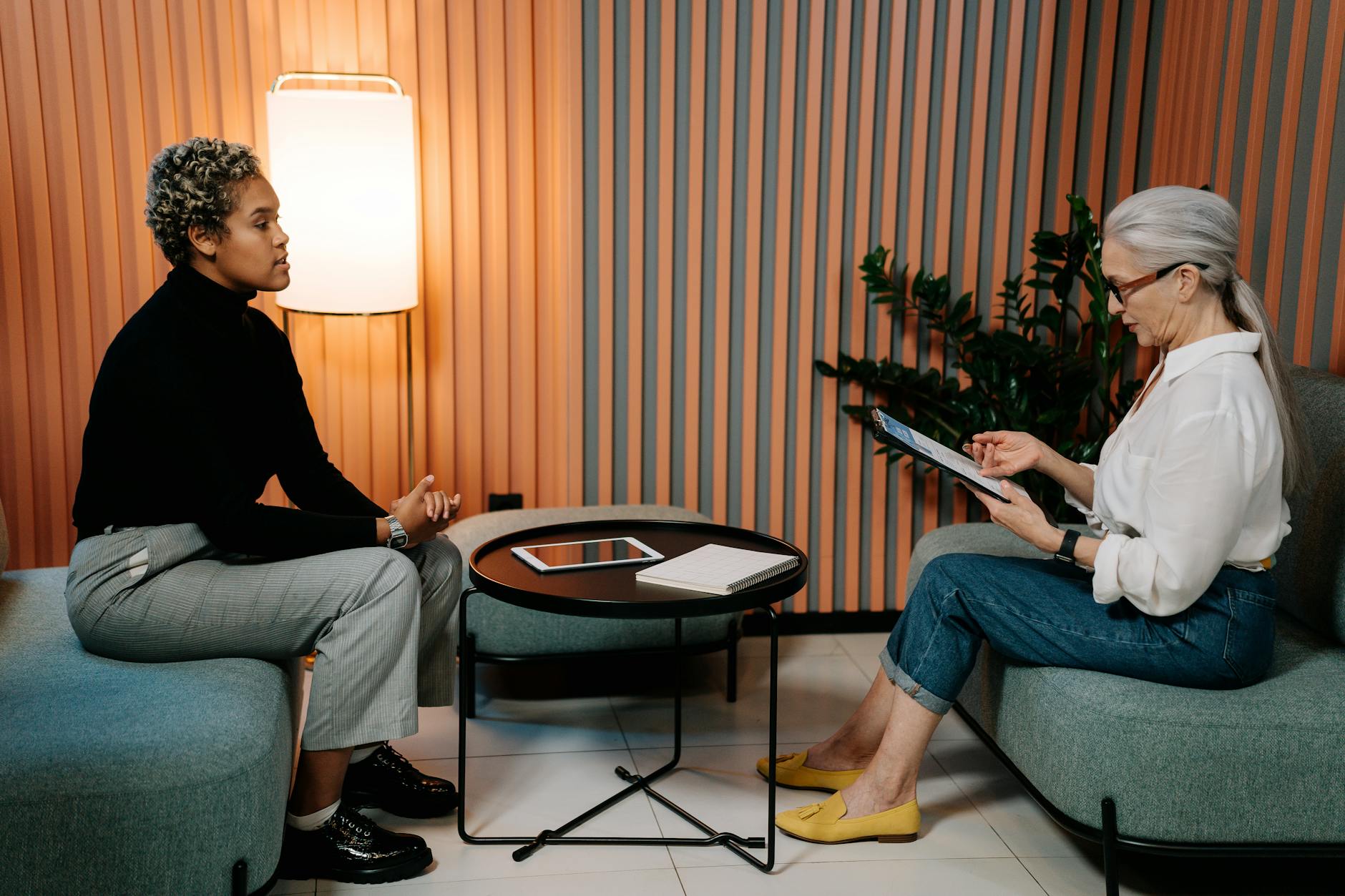

Bardzo ciekawy artykuł! Bardzo podoba mi się, że autorzy podkreślają znaczenie bezpieczeństwa podczas prowadzenia wywiadu z osobą po traumie. To ważne, aby osoba przeżywająca trudności czuła się bezpiecznie i chroniona podczas tego procesu. Ważne jest również, że artykuł podkreśla konieczność wyrażenia empatii i wsparcia dla rozmówcy, co może pomóc mu w odbudowaniu zaufania po traumie.
Jednakże, chciałbym zobaczyć w artykule więcej konkretnych przykładów, jak można wyrazić wsparcie i empatię podczas wywiadu z osobą po traumie. Praktyczne wskazówki mogłyby być bardzo pomocne dla osób, które chcą pomóc traumie przezwyciężyć swoje trudności. Mam nadzieję, że autorzy rozwiną ten temat w kolejnych artykułach.
Możliwość dodawania komentarzy nie jest dostępna.